Accueil > Nos conseils & astuces > Supplémentation en vitamine D : quelles recommandations ?
Supplémentation en vitamine D : quelles recommandations ?
Nous avons déjà revu en détail l’évolution des besoins en vitamine D, depuis sa découverte jusqu’à aujourd’hui, et nous en avons conclu qu’en France, sous nos latitudes, il est “mécaniquement” impossible d’avoir des taux physiologiques de vitamine D dans le sang en hiver, sans avoir recours à une supplémentation. Alors la question qui suit logiquement est : quelles recommandations pour se supplémenter en vitamine D ?
.
Par Patrick, Co-fondateur de nutriting et expert en nutrition
Publié le 30 juin 2023, mis à jour le 17 octobre 2023

Supplémentation en vitamine D : quel taux sanguin faut-il viser ?
Relation entre taux de vitamine D et taux de parathormone (PTH)
S’il n’y a pas de consensus absolu sur la question1, de nombreuses études et de nombreux scientifiques commencent à s’accorder sur des intervalles de taux sériques de vitamine D2,3. Comme nous l’avons évoqué dans notre fiche sur la vitamine D, cette position commune résulte en partie de la reconnaissance par les chercheurs de l’impact physiologique de la vitamine D sur le taux de parathormone (PTH).
En effet, cette hormone, essentielle au métabolisme du calcium, est en partie synthétisée pour compenser un taux de vitamine D trop bas.
De fait, elle se stabilise à un niveau minimal lorsque nous avons suffisamment de vitamine D dans le sang.
On détermine donc le niveau seuil de suffisance de vitamine D dans le sang par rapport à la valeur plancher (ou minimale) qu’atteint la PTH dans notre organisme.
En d’autres termes, dès que notre PTH est au plus bas, alors notre taux de vitamine D est probablement suffisant.
Seuil d’insuffisance et limite supérieure de vitamine D
Retour à nos taux sanguins. On considère aujourd’hui, de manière assez large, qu’il y a une insuffisance lorsque le taux de 25(OH)D est inférieur à 30 ng/ml4 (certaines sources plus optimistes disent plutôt 20 ng/ml5).
Le seuil de carence n’est pas clairement défini, et fluctue entre 12 et 20 ng/ml, selon les sources.
De même que la limite supérieure qui oscille entre 80 ng/ml et 100 ng/ml6, mais nous parlons ici d’une limite supérieure de sécurité, et non de valeur “normale” ou souhaitable. D’ailleurs, certaines études d’observation faisant état d’une courbe de risque en J lorsque le taux sérique augmente dans cette zone7, il serait prudent de viser la partie basse de l’intervalle plutôt que haute.
A retenir
Le seul consensus sur la question porte sur ces deux points8 :
- Un taux de 25(OH)D en dessous de 12 ng/ml correspond à un déficit (voire une carence), et ce, pour tous les âges de la vie.
- Un taux de 25(OH)D au-dessus ou égal à 30 ng/ml est suffisant.
Un intervalle sur le taux de vitamine D qui met tout le monde d’accord
Devant le manque de consensus, une équipe d’experts a été mandatée par une entreprise privée pour le site UpToDate (un site d’informations médicales de pointe basé sur les preuves cliniques), afin de déterminer un intervalle de taux sanguin optimal. Malgré une analyse très exhaustive de la littérature scientifique sur la question, les experts n’ont pas réussi à se départager9 !
Une partie de l’équipe était en faveur d’un intervalle idéal compris entre 20 et 40 ng/ml, alors qu’une autre partie préconisait plutôt un taux compris entre 30 et 50 ng/ml.
En attendant un consensus clair sur le sujet, il nous parait donc sage de viser une fourchette entre 30 ng/ml et 40 ng/ml, qui serait l’intersection de ces deux intervalles (et qui correspond d’ailleurs à l’intervalle que nous avons toujours recommandé sur le sujet).
Cet intervalle coïncide par ailleurs exactement au plateau à partir duquel notre production de PTH est à son minimum10. C’est-à-dire que pour un taux sanguin de vitamine D compris entre 30 et 40 ng/ml, notre production de PTH est à son plus bas, et ne baisse pas davantage avec des taux de vitamine D plus élevés.
Pour une supplémentation physiologique en vitamine D ?
Choisissez une forme active, haut de gamme et qui combine des éléments synergiques.
De combien de vitamine D avons-nous besoin quotidiennement ?
L’étude référence sur la dose de vitamine D idéale
Maintenant que cet intervalle idéal est justifié, concrètement donc, de combien de vitamine D par jour avons-nous besoin afin d’atteindre cette valeur minimale de 30 ng/ml, sans trop dépasser si possible les 40 ng/ml ?
La plus grande et plus récente méta-analyse réalisée sur le sujet11, dont nous avons déjà parlé, préconise les quantités suivantes pour les personnes vivant en Europe :
- 1.340 UI/jour pour les enfants
- 2.250 UI/jour pour les femmes enceintes
- 2.519 UI/jour pour les adultes jusqu’à 64 ans
- 797 UI/jour pour les adultes à partir de 65 ans
⚠ Attention : Il faut bien comprendre que ces chiffres sont des ordres de grandeur plus que des cibles immuables, qu’il y a une grande variabilité entre les individus, et que la quantité de vitamine D requise pour atteindre un taux sanguin optimal est très variable d’un individu à l’autre.
Mais alors, peut-on individualiser ces doses ?
Se référer à l’indice de masse corporelle (IMC) pour sa supplémentation en vitamine D ?
Si le déficit en vitamine D semble très commun et touche une très grande partie de la population, cela est encore plus vrai des personnes en surpoids12.
Pendant de nombreuses années s’est posée la question du sens de la causalité :
Est-ce le fait d’être en surpoids qui entraîne une déplétion de la vitamine D (pour une raison ou une autre), ou bien est-ce le déficit en vitamine D qui entraîne une prise de poids13 ?
Même s’il n’y a toujours pas de réponse absolue à la question, depuis quelques années maintenant, on penche sérieusement pour la première hypothèse.
Deux phénomènes en particulier expliqueraient cette situation :
- La dilution volumétrique : cela fait simplement référence au fait que plus une personne a une masse importante, plus elle aura un volume sanguin important. Une même quantité de vitamine D sera donc plus diluée dans un volume sanguin plus important.
- La séquestration14 : la vitamine D est une vitamine liposoluble, c’est-à-dire qu’elle se stocke dans les graisses. Plus une personne aura une masse grasse importante, plus la vitamine D ira se loger dans les graisses plutôt que d’être mise en circulation dans le sang.
Certains scientifiques considèrent que cette hypothèse, longtemps admise, est marginale par rapport au phénomène de dilution volumétrique, et qu’il faudrait calculer ses besoins en vitamine D en fonction de son poids, plus que de son indice de masse corporelle15. De fait, il existe aujourd’hui de nombreux calculs se basant sur le poids de la personne afin de déterminer ses besoins quotidiens en vitamine D.
Pourtant, d’autres études semblent au contraire donner plus d’importance à la masse grasse qu’à la masse totale.
Des besoins supérieurs en vitamine D en fonction du poids
Une nouvelle étude sur la supplémentation en vitamine D
Une étude s’est justement penchée sur ce sujet avec les points clés suivants16 :
- 17.614 personnes qui suivaient un programme préventif axé sur l’usage de la vitamine D ont été suivies.
- Ils ont été classés en 4 catégories selon leur indice de masse corporelle (IMC) : insuffisance pondérale, poids normal, surpoids, et obésité.
- Un questionnaire a été utilisé afin de renseigner leur supplémentation quotidienne en vitamine D. Celle-ci allait de 0 à 55.000 UI / jour selon les individus.
- Des prises de sang ont été faites afin de mesurer leur taux sérique de vitamine D.
Ces analyses ont permis aux chercheurs de mettre en évidence une relation entre le taux sanguin de vitamine D, la supplémentation quotidienne, et l’indice de masse corporelle (IMC) des sujets.
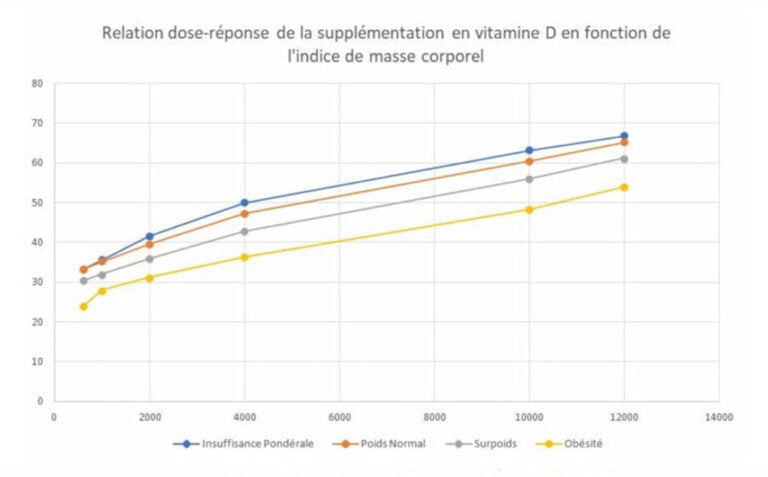
Les résultats de l’étude sur la supplémentation en vitamine D
Les résultats qui nous intéressent ici peuvent se résumer par les points suivants :
- La dose-réponse entre la supplémentation en vitamine D et le taux sanguin suit une courbe « logarithmique », c’est-à-dire que plus on prend de vitamine D, moins le taux sanguin s’élève proportionnellement (ou moins il s’élève rapidement).
- Pour atteindre un même taux de vitamine D dans le sang, les personnes obèses avaient besoin en moyenne de 2 à 3 fois la dose de vitamine D par rapport à une personne de poids normal.
- Selon les estimations, pour atteindre un taux de 40 ng/ml, les personnes obèses auraient eu besoin de 6.000 UI de vitamine D en moyenne par jour.
- En agglomérant les différents résultats, à 2.000 UI/jour, toutes les catégories de poids avaient un taux moyen compris entre 31,2 ng/ml (pour les personnes obèses) et 41,6 ng/ml (pour les personnes en insuffisance pondérale).
- Cependant, des individualités demeurent, et il parait impossible de prédire ni d’individualiser une relation dose-réponse pour tous, ni de garantir que ce taux sera nécessairement suffisant. Mais il est cohérent et de même ordre de grandeur que l’étude précédente qui préconise 2.519 UI pour les adultes en moyenne.
Deux choses essentielles à retenir sur la supplémentation en vitamine D
Si cette étude démontre qu’il n’y a pas de relation dose-réponse universelle ni absolue pour tous, deux éléments essentiels sont à retenir :
- Contrairement à ce qu’on a pu penser, l’indice de masse corporelle est un facteur de prédiction du taux sanguin plus fiable que le poids de la personne. En d’autres termes, calculer une supplémentation sur la base de son poids sans prendre en compte son IMC semble moins pertinent.
- Les chercheurs recommandent donc une supplémentation 1,5 fois supérieure pour les personnes en surpoids, et jusqu’à 2 à 3 fois supérieure pour les personnes obèses, par rapport à une personne au poids normal.
Dans tous les cas, il faut également noter que dans cette étude, les personnes se supplémentaient de longue date en vitamine D.
A retenir
Si vous êtes carencé(e), un taux journalier d’environ 2.000 UI tel qu’énoncé plus haut pourrait ne pas suffire à court terme, ou en tout cas votre taux mettrait un certain temps à remonter.
En effet, le taux de vitamine D met un certain temps à se stabiliser dans le sang, et ce d’autant plus que le taux sanguin initial était bas, et que la supplémentation quotidienne est modeste.
Supplémentation en vitamine D : les recommandations de la société d’endocrinologie américaine
L’étude dont nous venons de parler avait en réalité pour objectif initial de valider la thèse de la société d’endocrinologie américaine, selon laquelle l’IMC, plus que la masse totale de l’individu, influe sur la dose-réponse de la vitamine D.
Ici, nous allons donc simplement présenter les recommandations officielles de cette société savante17 qui réunit une grande partie des experts mondiaux en vitamine D.
| Population | Dosage d’attaque en cas de carence avérée | Dose de maintenance | Limite supérieure |
|---|---|---|---|
| Nourrissons : 0-12 mois | 2.000 UI/jour pendant 6 semaines | 400–1.000 UI | 2.000 UI |
| Enfants : 1-8 ans | 2.000 UI/jour pendant 6 semaines | 600–1.000 UI | 4.000 UI |
| Adolescents : 9-18 ans | 2.000 UI/jour pendant 6 semaines | 600–1.000 UI | 4.000 UI |
| Adultes : > 18 ans | 6.000 UI/jour pendant 8 semaines | 1.500–2.000 UI | 10.000 UI |
| Femmes enceintes / allaitantes : 14/18 ans | 600–1.000 UI | 4.000 UI | |
| Femmes enceintes / allaitantes : 19-50 ans | 1.500–2.000 UI | 10.000 UI |
Nota : Ces dosages sont donc à multiplier par 1,5 pour les personnes en surpoids, et par 2 voire 3 pour les personnes obèses.
La société d’endocrinologie américaine recommande cependant de faire tester son dosage sanguin de 25(OH)D, afin de vérifier que son taux n’est pas en-dessous de 30 ng/ml.
En cas de carence avérée, il peut être utile de commencer par des doses dites d’attaque, avant de se stabiliser sur des dosages de maintien (si l’objectif en tout cas est de normaliser son taux au plus vite).
Un petit exemple ?
Si vous êtes un adulte, et que votre prise de sang montre une carence avérée en 25(OH)D, vous pourriez commencer par prendre 6.000 UI de vitamine D pendant 8 semaines, avant de vous stabiliser à 1.500-2.000 UI/jour.
Nos recommandations pour une supplémentation en vitamine D efficace
Vitamine D2 vs vitamine D3 : laquelle choisir ?
Comme il existe 2 formes de vitamine D, on pourrait être tenté de se supplémenter avec l’une ou l’autre forme, aléatoirement. La vitamine D2 a d’ailleurs souvent eu la préférence des végans, puisqu’elle ne nécessitait pas d’extraire la vitamine D3 de la lanoline, une cire naturelle présente sur la laine des moutons (récupérée après la tonte).
Pourtant aujourd’hui, la réponse à cette question fait partie des rares consensus admis sur la vitamine D18 : il ne faudrait utiliser que de la vitamine D3.
Il existe de nombreuses raisons à cela, la plus importante étant que la vitamine D3 est presque 2 fois plus efficace que la vitamine D2 à dose égale pour élever nos niveaux de 25(OH)D19,20 et permettrait donc, en théorie, d’atteindre des taux sanguins physiologiques sans risque de surdosage.
Une autre des raisons est que l’élévation de la 25(OH)D globale semble d’ailleurs se faire au détriment de la forme 25(OH)D3 lorsque nous nous supplémentons en vitamine D2. En effet, il est possible que la vitamine D2 bloque en partie la transformation de notre propre vitamine D3 en forme hydroxylée21. Or c’est cette forme, la 25(OH)D3, qui sera principalement utilisée pour fabriquer du calcitriol, la forme active finale de la vitamine D.
Donc dans tous les cas de figure, il est clair qu’il ne faudrait se supplémenter qu’en vitamine D3.
Nota : D’ailleurs, bonne nouvelle pour les végans, de la vitamine D3 issue de lichens, de champignons ou d’algues est maintenant disponible. C’est d’ailleurs celle qu’on utilise notamment dans notre multivitamines nuPower, qui pour rappel est 100% vegan.
Comment doser sa supplémentation de vitamine D par jour ?
Une autre question qui revient souvent est celle du type de supplémentation. Il existe 2 stratégies à ce sujet :
- Prendre une dose modeste mais journalière ;
- Ou des doses massives de manière plus ponctuelle (que cela soit hebdomadaire, mensuel, trimestriel, etc.).
Les deux stratégies présentent des avantages et des inconvénients.
L’avantage principale de la dose unique réside dans sa simplicité, autant à prescrire qu’à suivre. C’est la raison pour laquelle les médecins (et notamment les gynécologues avec leurs patientes enceintes) prescrivent préférentiellement des doses uniques : c’est un moyen de s’assurer que la personne aura une dose conséquente de vitamine D, sans que cela ne soit trop contraignant à suivre.
L’inconvénient majeur, en dehors du fait que cela n’est pas réellement physiologique (la synthèse de vitamine D au soleil est une réaction qui sature, c’est-à-dire que passé un cap, vous ne synthétiserez plus de vitamine D même si vous passez votre journée au soleil), est que l’élévation ne semble pas soutenue dans le temps. Le taux de vitamine D dans le sang monte vite, mais ne reste pas constant et redescend assez rapidement22.
Les doses journalières sont certes plus contraignantes, mais permettent de maintenir un taux de vitamine D physiologique et constant.
A noter que les fortes doses peuvent avoir leur utilité pour remonter rapidement un taux en cas de carence. Par exemple, pour un adulte dont la carence est avérée, la société d’endocrinologie américaine recommande en phase d’attaque soit 6.000 UI/jour, soit une dose hebdomadaire de 50.000 UI, et ce pendant 8 semaines, avant de redescendre à une dose de maintien entre 1.500 et 2.000 UI. Les deux approches peuvent donc être complémentaires, mais pour le long cours, des doses physiologiques journalières semblent toujours préférables.
Vitamine A et vitamine K2 : penser synergie pour sa supplémentation en vitamine D
Les vitamines n’agissent pas seules, c’est une leçon durement apprise lors des premiers essais cliniques dans lesquels on surdosait certaines vitamines dans l’espoir de voir leur effet démultiplié. Sauf qu’à la place, on constatait plutôt l’effet inverse. On a ainsi pu conclure que certaines vitamines, lorsqu’elles étaient prises en “méga-doses”, pouvaient avoir des effets délétères sur la santé (comme ce fut le cas pour le bêta-carotène synthétique chez les fumeurs avec les essais ATBC et CARET).
Cette erreur provient à la fois d’une méconnaissance des mécanismes d’action de certaines vitamines, et d’une “déformation professionnelle” en quelque sorte, qui fait que l’on a appliqué aux vitamines les mêmes protocoles que pour les essais thérapeutiques médicamenteux.
Aujourd’hui, nous savons que les vitamines ne sont pas des médicaments, elles agissent de manière synergique (voire antagoniste dans certains cas), dans des systèmes complexes dans lesquels elles se soutiennent les unes les autres, ou au contraire, elles se disputent par exemple la primauté de l’absorption intestinale.
La vitamine D ne fait pas exception à la règle, et ces dernières années, les études ont mis en évidence deux synergies particulières avec la vitamine A23 et la vitamine K24, en particulier K225.
D’après plusieurs travaux, le système formé par le trio de vitamines D3, K2 et A, aurait des effets bien plus bénéfiques que pris séparément, tout en se protégeant l’une l’autre des effets potentiellement délétères du surdosage26.
Il faut également veiller à ne pas être carencé en magnésium, qui est également nécessaire pour l’activation de la vitamine D27.
Le saviez-vous ?
Nous avons été pionniers dans ce domaine, puisque nous avons été les premiers à proposer un complexe associant vitamine A + vitamine D3 + vitamine K2, dès 2015 !
Vous voulez vous supplémenter en vitamine D car vous avez compris que nous sommes tous mécaniquement carencés en hiver, mais vous êtes perdus et ne savez pas bien quoi prendre ni comment ?
Concernant les doses quotidiennes, il n’existe pas de consensus, et il faudra se ranger à une “école” particulière :
- Rappelons donc que la méta-analyse la plus complète à ce jour conseille une dose moyenne de 2.519 UI/jour pour un adulte européen.
- La société d’endocrinologie américaine (qui rassemble un grand nombre d’experts sur le sujet) conseille elle, une dose de maintien entre 1.500 et 2.000 UI.
-> Entre ces deux valeurs, une dose moyenne quotidienne de 2.000 UI nous semble donc un bon point de départ.
Cette dose est à individualiser, en particulier en fonction de votre IMC (indice de masse corporelle).
Si vous êtes en surpoids, il est possible qu’il faille une dose de 3.500 UI, alors que si vous êtes en obésité, une dose de 6.000 UI pourrait être nécessaire.
Dans tous les cas, il est possible et conseillé de vérifier son taux sanguin de 25(OH)D au minimum 4 à 6 semaines après le début de la supplémentation, pour s’assurer que le dosage est le bon. Il faudra alors veiller à atteindre un taux sanguin compris entre 30 et 40 ng/ml.
-> Si vous êtes sous ce seuil, vous pouvez alors augmenter la dose quotidienne ; si vous êtes au-dessus, vous pourrez le diminuer.
Attention, cela ne vaut que si vous ne vous exposez pas au soleil tropical durant l’hiver et que votre supplémentation a été journalière !
Enfin, il est recommandé :
- D’utiliser de la vitamine D3 (plutôt que D2) ;
- De se supplémenter moins mais quotidiennement, plutôt que beaucoup ponctuellement (sauf si on a besoin de rattraper rapidement un taux sanguin trop bas) ;
- Et si possible d’associer la vitamine D3 avec ses vitamines synergiques A et K2 (comme c’est le cas dans nuADK), tout en s’assurant de ne pas être carencé(e) en magnésium.
FAQ : Nos recommandations pour la supplémentation en vitamine D
Quel taux sanguin de vitamine D faut-il viser ?
Concernant le taux sanguin de vitamine D, il n’existe pas véritablement de consensus sur le sujet. Néanmoins, il est sage de viser une fourchette entre 30 ng/ml et 40 ng/ml.
Cet intervalle coïncide par ailleurs exactement au plateau à partir duquel notre production de PTH est à son minimum. C’est-à-dire que pour un taux sanguin de vitamine D compris entre 30 et 40 ng/ml, notre production de PTH est à son plus bas, et ne baisse pas davantage avec des taux de vitamine D plus élevés. Or il faut retenir que dès que notre PTH est au plus bas, notre taux de vitamine D est a priori suffisant.
De combien de vitamine D a-t-on besoin quotidiennement ?
Une dose moyenne de 2.000 UI par jour semble être un bon point de départ.
Cette dose est à individualiser notamment en fonction de votre IMC (indice de masse corporelle) : une dose de 3.500 UI peut être nécessaire si vous êtes en surpoids ; une dose de 6.000 UI pourrait être nécessaire en cas d’obésité.
Dans tous les cas, il est conseillé de vérifier son taux sanguin de 25(OH)D au minimum 4 à 6 semaines après le début de la supplémentation : si vous êtes sous le seuil de 30 à 40 ng/ml, vous pouvez augmenter la dose quotidienne ; si vous êtes au-dessus de ce seuil, vous pouvez diminuer.
Quelles sont nos 3 recommandations pour une supplémentation en vitamine D optimale ?
Pour optimiser votre supplémentation en vitamine D, nous recommandons en premier lieu d’utiliser de la vitamine D3 (plutôt que D2).
Bien que cela soit un peu plus contraignant, nous recommandons également d’utiliser des petites doses physiologiques chaque jour, plutôt qu’une grosse dose d’un seul coup (unidose). Cela vous permettra en effet d’atteindre un taux de vitamine D physiologique et constant.
Enfin, nous recommandons d’associer la vitamine D3 avec ses vitamines synergiques : la vitamine A et la vitamine K2, tout en vous assurant de ne pas être carencé(e) en magnésium.
- Monique Tello. Vitamin D: What’s the “right” level? Harvard Health Blog. 2016
- Grant WB, Holick MF. Benefits and requirements of vitamin D for optimal health: a review. Altern Med Rev. 2005
- Bischoff-Ferrari HA. Optimal serum 25-hydroxyvitamin D levels for multiple health outcomes. Adv Exp Med Biol. 2008
- Maghbooli Z, et al. Vitamin D sufficiency, a serum 25-hydroxyvitamin D at least 30 ng/mL reduced risk for adverse clinical outcomes in patients with COVID-19 infection. PLoS One. 2020
- Hansen KE, Johnson MG. An update on vitamin D for clinicians. Curr Opin Endocrinol Diabetes Obes. 2016
- Holick MF, et al. Endocrine Society. Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society clinical practice guideline. J Clin Endocrinol Metab. 2011
- Durup D, et al. A Reverse J-Shaped Association Between Serum 25-Hydroxyvitamin D and Cardiovascular Disease Mortality: The CopD Study. J Clin Endocrinol Metab. 2015
- Giustina A, et al. Controversies in Vitamin D: A Statement From the Third International Conference. JBMR Plus. 2020
- Dawson-Hughes B, et al. Vitamin D deficiency in adults: Definition, clinical manifestations, and treatment. UpToDate. 2019
- Thomas MK, et al. Hypovitaminosis D in medical inpatients. N Engl J Med. 1998
- Mo M, et al. A systematic review and meta-analysis of the response of serum 25-hydroxyvitamin D concentration to vitamin D supplementation from RCTs from around the globe. Eur J Clin Nutr. 2019
- Cheng S, et al. Adiposity, cardiometabolic risk, and vitamin D status: the Framingham Heart Study. Diabetes. 2010
- Migliaccio S, et al. Obesity and hypovitaminosis D: causality or casualty? Int J Obes Suppl. 2019
- Wortsman J, et al. Decreased bioavailability of vitamin D in obesity. Am J Clin Nutr. 2000
- Drincic AT, et al. Volumetric dilution, rather than sequestration best explains the low vitamin D status of obesity. Obesity. 2012
- Ekwaru JP, et al. The importance of body weight for the dose response relationship of oral vitamin D supplementation and serum 25-hydroxyvitamin D in healthy volunteers. PLoS One. 2014
- Michael F. Holick, et al. Evaluation, Treatment, and Prevention of Vitamin D Deficiency: an Endocrine Society Clinical Practice Guideline, The Journal of Clinical Endocrinology & Metabolism. 2011
- Giustina A, et al. Consensus statement from 2nd International Conference on Controversies in Vitamin D. Rev Endocr Metab Disord. 2020
- Trang HM, et al. Evidence that vitamin D3 increases serum 25-hydroxyvitamin D more efficiently than does vitamin D2. Am J Clin Nutr. 1998
- Tripkovic L, et al. Comparison of vitamin D2 and vitamin D3 supplementation in raising serum 25-hydroxyvitamin D status: a systematic review and meta-analysis. Am J Clin Nutr. 2012
- Lehmann U, et al. Bioavailability of vitamin D(2) and D(3) in healthy volunteers, a randomized placebo-controlled trial. J Clin Endocrinol Metab. 2013
- Roth DE, et al. Pharmacokinetics of a single oral dose of vitamin D3 (70,000 IU) in pregnant and non-pregnant women. Nutr J. 2012
- Merits H, et al. Inhibition of lung carcinogenesis by 1alpha,25-dihydroxyvitamin D3 and 9-cis retinoic acid in the A/J mouse model: evidence of retinoid mitigation of vitamin D toxicity. Int J Cancer. 2007
- Van Ballegooijen AJ, et al. The Synergistic Interplay between Vitamins D and K for Bone and Cardiovascular Health: A Narrative Review. Int J Endocrinol. 2017
- Kidd PM. Vitamins D and K as pleiotropic nutrients: clinical importance to the skeletal and cardiovascular systems and preliminary evidence for synergy. Altern Med Rev. 2010
- Masterjohn C. Vitamin D toxicity redefined: vitamin K and the molecular mechanism. Med Hypotheses. 2007
- Uwitonze AM, et al. Role of Magnesium in Vitamin D Activation and Function. J Am Osteopath Assoc. 2018
Nos conseils et astuces sur la nutrition
Filtre
Sensibilité au gluten : le régime FODMAP
Peut-on améliorer sa santé cardiovasculaire grâce aux œufs ?
Les légumes d’hiver pour ajouter de la variété à vos menus









